رد پای عامل پارکینسون در دهان انسان
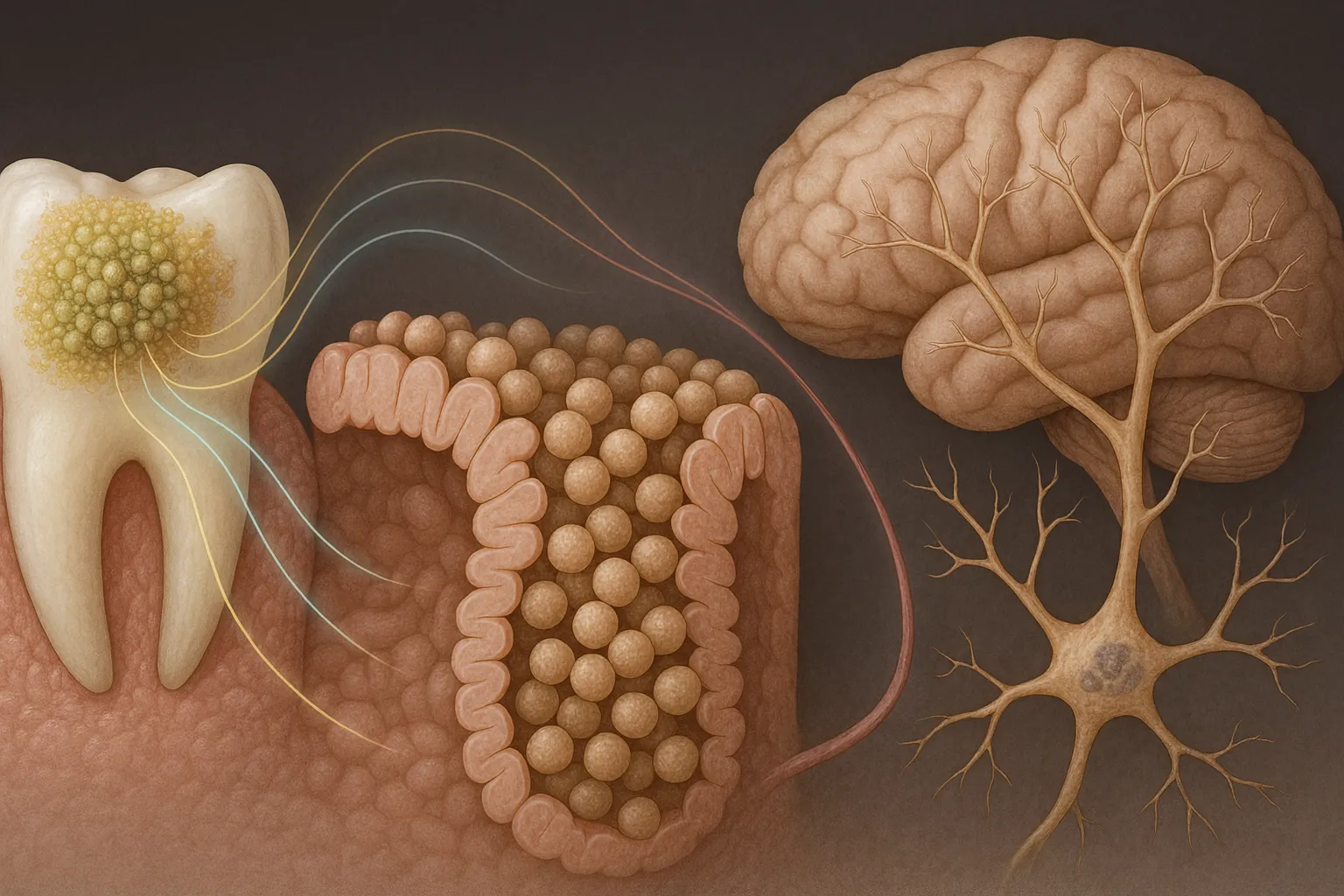
به گزارش دانشگاه علم و فناوری «پوستِک» (POSTECH)، اکنون یک دلیل دیگر برای مسواک زدن دقیق روزانه دندانها وجود دارد.
پژوهشگران کرهای شواهد قانعکنندهای شناسایی کردهاند که نشان میدهد باکتریهای دهانی، در صورت استقرار در روده، میتوانند بر نورونهای مغزی اثر بگذارند و به طور بالقوه در شکلگیری بیماری پارکینسون نقش داشته باشند.
یک تیم تحقیقاتی مشترک کرهای به سرپرستی پروفسور «آرا کوه» و با مشارکت پژوهشگرانی از دانشگاههای علم و فناوری پوستِک (POSTECH)، دانشکده پزشکی دانشگاه «سونگ کیون کوان» و با همکاری با پروفسور «هان-جون کیم» از کالج پزشکی دانشگاه ملی سئول، مکانیسمی را شناسایی کردهاند که نشان میدهد متابولیتهای تولیدشده توسط باکتریهای دهانی در روده میتوانند به ایجاد بیماری پارکینسون کمک کنند. یافتههای این پژوهش که در نشریه «نیچر کامینیوکیشنز» (Nature Communications) منتشر شده است.
پارکینسون چیست؟
بیماری پارکینسون یک اختلال نورولوژیک قابل توجه است که با لرزش، سفتی عضلانی و کندی حرکت شناخته میشود. این بیماری تقریبا ۱–۲ درصد از جمعیت جهانی بالای ۶۵ سال را تحت تاثیر قرار میدهد و آن را به یکی از شایعترین اختلالات مغزی مرتبط با سن تبدیل کرده است.
اگرچه مطالعات قبلی نشان دادهاند که میکروبیوتای روده افراد مبتلا به پارکینسون با افراد سالم متفاوت است؛ اما میکروبها و متابولیتهای مشخص دخیل در این فرآیند مشخص نشده بودند.
پای یک باکتری درمیان است
پژوهشگران دریافتند سطح باکتری «استرپتوکوک موتانس» (Streptococcus mutans) ـ یک باکتری شناخته شده دهانی و عامل ایجاد پوسیدگی دندان ـ در میکروبیوم روده بیماران مبتلا به پارکینسون افزایش یافته است.
مهمتر اینکه، «استرپتوکوک موتانس» آنزیمی به نام «اوروکانات ردوکتاز» (UrdA) و یک متابولیت به نام ایمیدازول پراپیونات (ImP) تولید میکند که هر دو در سطح بالاتری در روده و خون بیماران دیده شدند. به نظر میرسد متابولیت ImP توانایی ورود به گردش خون سیستمیک (مسیر اصلی گردش خون در بدن) سپس رسیدن به مغز و مشارکت در فرایند از دست رفتن نورونهای دوپامینرژیک را داشته باشد.
در مدلهای حیوانی، پژوهشگران «استرپتوکوک موتانس» را وارد روده موشها کردند یا باکتری «اشرشیا کُلی» (E. coli) را طوری مهندسی کردند که آنزیم UrdA را بیان کند. نتیجه این بود که در این موشها سطح متابولیت ImP در خون و بافت مغز افزایش یافت و علائم مشخص بیماری پارکینسون دیده شد: از دست رفتن نورونهای دوپامینرژیک، افزایش التهاب عصبی، اختلال در عملکرد حرکتی و تجمع آلفا-سینوکلئین یعنی پروتئینی که نقش مرکزی در پیشرفت بیماری دارد، رخ داد.
درمانهای جدید پیشروی ماست
آزمایشهای بیشتر نشان داد که این اثرات، به فعال شدن کمپلکس پروتئینیِ سیگنالدهی mTORC۱ وابسته است. درمان موشها با یک مهارکننده mTORC۱ به طور قابلتوجهی التهاب عصبی، مرگ نورونی، تجمع آلفا-سینوکلئین و اختلالات حرکتی را کاهش داد.
این نتیجه پیشنهاد میدهد که هدف قرار دادن میکروبیوم دهان-روده و متابولیتهای آن میتواند استراتژیهای درمانی جدیدی برای بیماری پارکینسون فراهم کند.
پروفسور آرا کوه در این باره میگوید: «مطالعه ما درک مکانیسمی را فراهم میکند که نشان میدهد چگونه میکروبهای دهانی در روده میتوانند روی مغز تاثیر بگذارند و در توسعه بیماری پارکینسون مشارکت کنند. این یافته پتانسیل هدف قرار دادن میکروبیوتای روده را به عنوان یک استراتژی درمانی برجسته میکند و جهت جدیدی برای درمان این بیماری ارائه میدهد».
انتهای پیام/
- تور استانبول
- غذای سازمانی
- خرید کارت پستال
- لوازم یدکی تویوتا قطعات تویوتا
- مشاوره حقوقی
- تبلیغات در گوگل
- بهترین کارگزاری بورس
- ثبت نام آمارکتس
- سایت رسمی خرید فالوور اینستاگرام همراه با تحویل سریع
- یخچال فریزر اسنوا
- گاوصندوق خانگی
- تاریخچه پلاک بیمه دات کام
- ملودی 98
- خرید سرور اختصاصی ایران
- بلیط قطار مشهد
- رزرو بلیط هواپیما
- ال بانک
- آهنگ جدید
- بهترین جراح بینی ترمیمی در تهران
- اهنگ جدید
- خرید قهوه
- اخبار بورس