پاتوژنهای مقاوم؛ چالشی بزرگ برای درمان عفونتها و سلامت جهانی
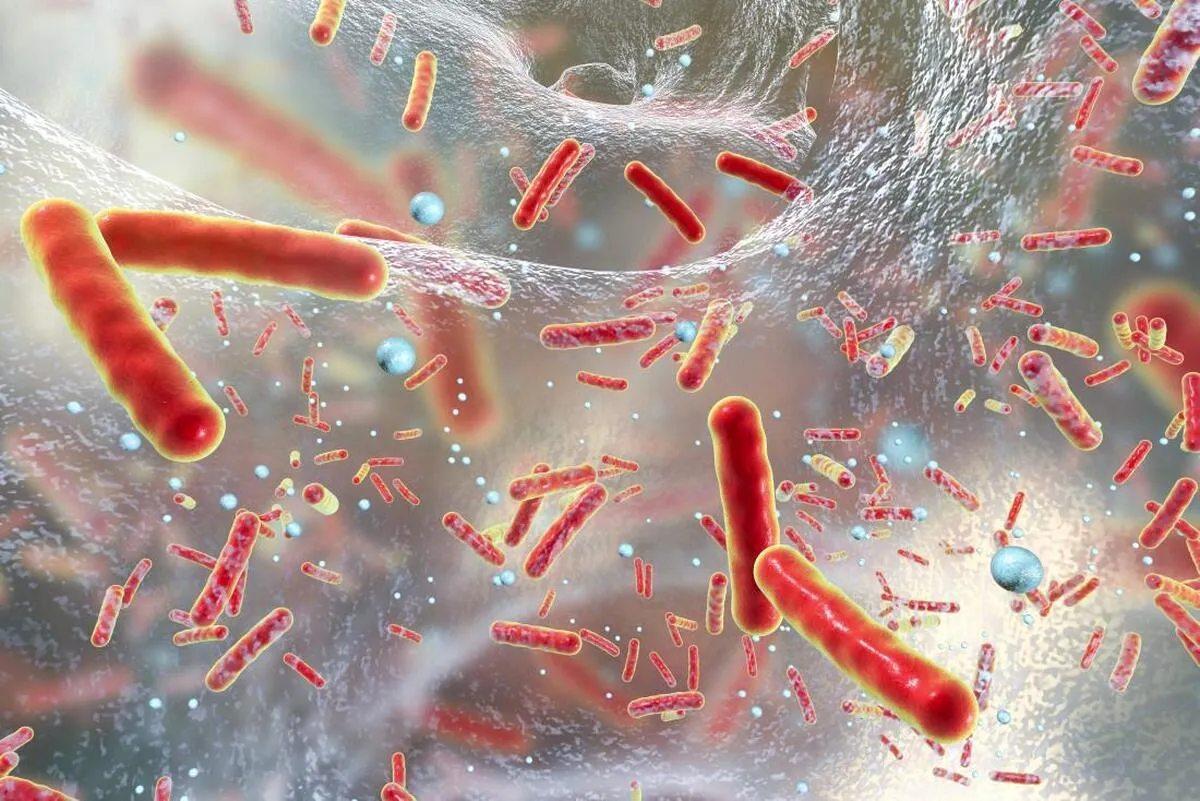
گروه سلامت خبرگزاری آنا- حسین دزفولی؛ مقاومت ضد میکروبی زمانی رخ میدهد که باکتری ها، ویروس ها، قارچها و انگلها دیگر به عوامل ضد میکروبی پاسخ نمیدهند. در نتیجه آنتی بیوتیکها و سایر عوامل ضد میکروبی بی اثر شده و درمان عفونتها دشوار یا غیرممکن میشود و احتمال افزایش خطر گسترش بیماری، بیماری شدید و مرگ را نیز به همراه دارد.
تخمین زده میشود که مقاومت ضد میکروبی سال ۲۰۱۹ مسئول مستقیم یک و ۲۷ صدم میلیون مرگ در جهان بوده و در چها ر و ۹۵ صدم میلیون مرگ نقش داشته است.
مقاومت ضد میکروبی در همه کشورها و با هر سطح درآمدی دیده میشود، اما بر اساس آمارها عوامل و پیامدهای آن با فقر و نابرابری تشدید شده و کشورهای با درآمد پایین و متوسط بیشترین آسیب را میبینند.
مقاومت ضد میکروبی از یک سو موجب میشود تا بسیاری از دستاوردهای پزشکی مدرن در معرض خطر قرار بگیرد و با سختتر شدن درمان عفونت سایر روشها و درمانهای پزشکی مانند جراحی، سزارین و شیمی درمانی سرطان را بسیار خطرناکتر میکند؛ و از سوی دیگر علاوه بر مرگ و ناتوانی، هزینههای اقتصادی قابل توجهی نیز دارد.
بانک جهانی تخمین میزند که مقاومت ضد میکروبی میتواند تا سال ۲۰۵۰ منجر به ۱ تریلیون دلار هزینه اضافی برای مراقبتهای بهداشتی و ۱ تریلیون دلار تا ۳.۴ تریلیون دلار آمریکا از تولید ناخالص داخلی (GDP) در سال تا سال ۲۰۳۰ شود.
بنا بر اعلام سازمان جهانی بهداشت اولویتهای رسیدگی به مقاومت ضد میکروبی، در وهله نخست جلوگیری از بروزعفونتها و همچنین تضمین دسترسی همگانی به تشخیص با کیفیت و درمان مناسب عفونتها است.
سید منصور رضوی؛ متخصص عفونی در گفتگو با آنا اظهار کرد: مقاومت میکروبی یا میکرو ارگانیسمی یک جهش ژنتیکی است و تجویز و مصرف غیر منطقی آنتی بیوتیک میتواند ما را با پدیده جهش ژنتیکی روبرو کند.
وی با بیان اینکه زمانی که جهش ایجاد شد دیگر آنتی بیوتیک پاسخ نمیدهد و میکروارگانیسم مقاوم شده است، افزود: ساختار دیواره سلولی با جهش تغییر میکند بنابراین آنتی بیوتیک اثر نمیکند.
این استاد دانشگاه گفت: آنتی بیوتیکها به دو دسته مهارکننده و یا کشنده باکتری تقسیم میشوند؛ باکتریواستاتیک یا همان مهار کننده تکثیر و فعالیت باکتریها را متوقف میکند. باکتریسیدال یا کشنده باکتری نیز میکروبها را میکشد.
وی یادآور شد: پزشکان نباید بی رویه و بی منطق آنتی بیوتیک تجویز کنند؛ به عنوان نمونه اگر تشخیص بر درگیری خون یا ادرار یا ریه است، باید کشت خون و ادرار و آزمایش خلط انجام شده و مبتنی بر کشت و آزمایش تجویز انجام شود.
رضوی افزود: بعضاً شاهد این هستیم که بیمار مراجعه میکند که گلو درد دارد و درخواست تجویز پنی سیلین یا سفکسیم دارد. البته برخی از پزشکان زیر بار این رفتار غیرعلمی و خطا نمیروند، اما برخی دیگر تجویز میکنند؛ این یک خطای فرهنگی است.
وی ادامه داد: برخی هم خود سرانه آنتی بیوتیک مصرف میکنند مثلا میگویند یک مشکل گوش داشتم این دارو را مصرف کردم خوب شدم، حتی باقیمانده قرص و کپسول خود را به دیگران میدهند.
انتهای پیام/
- لوازم یدکی تویوتا قطعات تویوتا
- مشاوره حقوقی
- تبلیغات در گوگل
- بهترین کارگزاری بورس
- ثبت نام آمارکتس
- سایت رسمی خرید فالوور اینستاگرام همراه با تحویل سریع
- یخچال فریزر اسنوا
- گاوصندوق خانگی
- تاریخچه پلاک بیمه دات کام
- ملودی 98
- خرید سرور اختصاصی ایران
- بلیط قطار مشهد
- رزرو بلیط هواپیما
- ال بانک
- آهنگ جدید
- بهترین جراح بینی ترمیمی در تهران
- اهنگ جدید
- خرید قهوه
- اخبار بورس