ویروس «نیپا» زیر ذرهبین سازمان جهانی بهداشت؛ بیماریای با مرگومیر بالا
به گزارش خبرنگار آنا، سازمان جهانی بهداشت در یادداشتی به بررسی آخرین اطلاعات موجود درخصوصص ویروس نیپا پرداخت.
براساس اعلام WHO، ویروس نیپا (Nipah virus) یک ویروس مشترک بین انسان و حیوان (زئونوز) است که منشأ آن حیوانی بوده اما قابلیت انتقال به انسان و حتی انتقال مستقیم بین انسانها را دارد. بر اساس اعلام سازمان جهانی بهداشت (WHO)، عفونت با این ویروس میتواند با علائمی مانند تب، اختلالات عصبی نظیر سردرد و گیجی و همچنین نشانههای تنفسی مانند سرفه و تنگی نفس همراه باشد.
نرخ مرگومیر ناشی از ویروس نیپا بسیار بالا و بین ۴۰ تا ۷۵ درصد برآورد شده است. نخستین موارد ابتلا به این ویروس در سال ۱۹۹۸ میلادی گزارش شد و از آن زمان تاکنون، مواردی از شیوع آن در کشورهای بنگلادش، هند، مالزی، فیلیپین و سنگاپور به ثبت رسیده است.
سابقه شناسایی و شیوعهای جهانی
ویروس نیپا برای نخستین بار در جریان یک شیوع بیماری در میان کشاورزان پرورشدهنده خوک در مالزی در سال ۱۹۹۸ شناسایی شد. در سال ۱۹۹۹ نیز پس از واردات خوکهای آلوده از مالزی، مواردی از ابتلا در سنگاپور گزارش شد. از آن زمان تاکنون، هیچ شیوع جدیدی در مالزی و سنگاپور ثبت نشده است.
با این حال، از سال ۲۰۰۱ میلادی، شیوعهای متعددی از عفونت ویروس نیپا در هند و بنگلادش گزارش شده است. در بنگلادش، این شیوعها تقریباً هر سال رخ دادهاند و در هند نیز بهصورت دورهای در مناطق مختلف کشور مشاهده شدهاند که آخرین مورد آن مربوط به سال ۲۰۲۶ است. همچنین در سال ۲۰۱۴ یک شیوع در فیلیپین گزارش شد که پس از آن مورد جدیدی اعلام نشده است.
منشأ ویروس و راههای انتقال
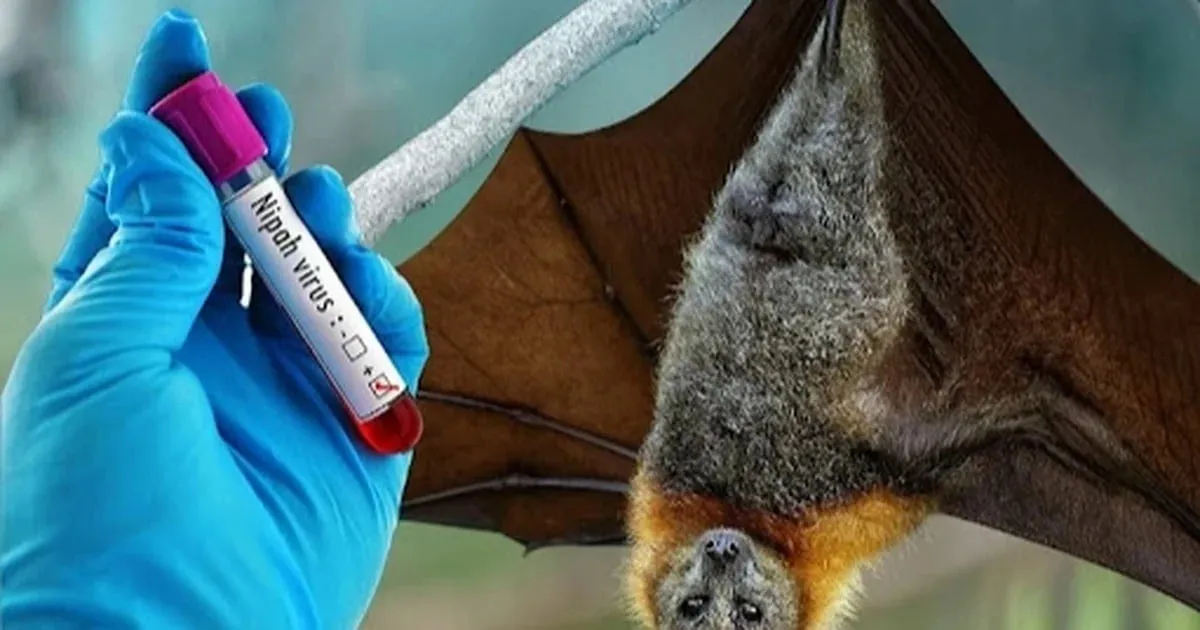
بر اساس گزارش سازمان جهانی بهداشت، خفاشهای میوهخوار از خانواده «پترودپودیده» میزبان طبیعی ویروس نیپا محسوب میشوند. این خفاشها در بخشهایی از آسیا و استرالیا زندگی میکنند. شواهد سرولوژیک همچنین نشان داده است که خفاشهای میوهخوار آفریقایی از جنس «ایدولون» دارای آنتیبادیهایی علیه ویروسهای نیپا و هندرا هستند؛ موضوعی که احتمال حضور این ویروسها در مناطق گستردهتری از جمله آفریقا را مطرح میکند.
عفونت با ویروس نیپا معمولاً در خفاشهای میوهخوار بدون علامت است، اما انتقال آن به انسان میتواند پیامدهای شدیدی به همراه داشته باشد. این انتقال ممکن است از طریق تماس مستقیم با حیوانات آلوده مانند خفاشها، خوکها یا اسبها، یا از طریق مصرف مواد غذایی آلوده، بهویژه میوهها یا شیره خام نخل خرما که توسط خفاشها آلوده شدهاند، صورت گیرد.
ویروس نیپا همچنین قابلیت انتقال مستقیم از انسان به انسان را دارد. این نوع انتقال عمدتاً در میان اعضای خانواده، مراقبان بیماران و در محیطهای درمانی گزارش شده است. سازمان جهانی بهداشت هشدار داده است که در بیمارستانهای شلوغ با تهویه نامناسب و اجرای ناکافی اقدامات پیشگیری و کنترل عفونت، خطر انتشار ویروس افزایش مییابد.
علائم بالینی و دوره کمون
دوره کمون ویروس نیپا، یعنی فاصله زمانی بین ورود ویروس به بدن و بروز علائم، معمولاً بین ۳ تا ۱۴ روز است؛ هرچند در موارد نادری، این دوره تا ۴۵ روز نیز گزارش شده است.
برخی افراد مبتلا ممکن است بدون علامت باشند، اما اغلب بیماران با تب و علائم عصبی مانند سردرد، گیجی و کاهش سطح هوشیاری و یا علائم تنفسی مانند سرفه و تنگی نفس مراجعه میکنند. از دیگر علائم شایع میتوان به لرز، خستگی شدید، خوابآلودگی، سرگیجه، استفراغ و اسهال اشاره کرد.
در موارد شدید، بیماری میتواند به التهاب مغز (آنسفالیت یا مننژیت)، تورم مغزی و در نهایت مرگ منجر شود. سازمان جهانی بهداشت تأکید کرده است که مراقبت و پایش دقیق بیماران، بهویژه در صورت بروز علائم عصبی، نقش حیاتی در افزایش شانس بقا دارد.
اکثر افرادی که از این بیماری جان سالم به در میبرند، بهبودی کامل پیدا میکنند؛ با این حال، حدود ۲۰ درصد از بهبودیافتگان ممکن است با عوارض عصبی بلندمدت مواجه شوند.
تشخیص و الزامات آزمایشگاهی
تشخیص عفونت ویروس نیپا بدون انجام آزمایشهای تخصصی دشوار است، زیرا علائم آن میتواند با سایر بیماریهای عفونی یا علل مختلف آنسفالیت و ذاتالریه اشتباه گرفته شود. آزمایش اصلی تشخیصی، واکنش زنجیرهای پلیمراز زمان واقعی (RT-PCR) بر روی نمونههای تنفسی، خون یا مایع مغزی-نخاعی است. همچنین آزمایش الایزا (ELISA) برای شناسایی آنتیبادیهای خونی کاربرد دارد.
سازمان جهانی بهداشت هشدار داده است که نمونههای بیماران مشکوک یا تأییدشده دارای خطر بیولوژیکی بالا هستند و آزمایش آنها باید توسط نیروهای آموزشدیده و در آزمایشگاههای مجهز با سطح ایمنی زیستی بالا انجام شود.
درمان؛ بدون دارو و واکسن تأییدشده
در حال حاضر، هیچ درمان اختصاصی یا واکسن تأییدشدهای برای عفونت ویروس نیپا وجود ندارد. با این حال، تشخیص زودهنگام و ارائه مراقبتهای حمایتی فشرده میتواند بهطور قابلتوجهی خطر مرگومیر را کاهش دهد.
این مراقبتها شامل شناسایی و مدیریت عوارضی مانند تورم مغز یا ذاتالریه، تجویز اکسیژن در صورت نیاز، استفاده از ونتیلاسیون مکانیکی یا دیالیز کلیوی در موارد شدید، و همچنین تأمین هیدراتاسیون و تغذیه مناسب بیمار است.
سازمان جهانی بهداشت، ویروس نیپا را بهعنوان یکی از بیماریهای اولویتدار در برنامه تحقیق و توسعه خود معرفی کرده و اعلام کرده است که چندین واکسن و داروی نامزد در مراحل مختلف توسعه قرار دارند.
راهکارهای پیشگیری و کنترل
سازمان جهانی بهداشت بر افزایش آگاهی عمومی درباره عوامل خطر و راههای پیشگیری تأکید دارد. از جمله مهمترین اقدامات پیشگیرانه میتوان به موارد زیر اشاره کرد:
جلوگیری از تماس خفاشها با منابع غذایی انسان، بهویژه شیره نخل خرما؛
جوشاندن شیره نخل خرما پیش از مصرف و شستوشو و پوستگیری کامل میوهها؛
استفاده از دستکش و لباس محافظ هنگام تماس با حیوانات بیمار؛
رعایت اصول بهداشتی و قرنطینه در مزارع پرورش خوک در مناطق پرخطر؛
اجتناب از تماس نزدیک و بدون محافظ با بیماران مشکوک یا مبتلا؛
اجرای دقیق اقدامات پیشگیری و کنترل عفونت در مراکز درمانی، از جمله ایزوله کردن بیماران و استفاده از تجهیزات حفاظت فردی.
پاسخ و اقدامات سازمان جهانی بهداشت
سازمان جهانی بهداشت اعلام کرده است که بهطور مستمر با کشورهای در معرض خطر همکاری میکند تا آمادگی و توان پاسخ به شیوعهای ویروس نیپا را افزایش دهد. این همکاریها شامل ارائه راهنماییهای فنی، تقویت نظامهای مراقبت اپیدمیولوژیک، حمایت از خدمات آزمایشگاهی و بالینی، آموزش کادر درمان و افزایش مشارکت جوامع محلی است.
به گفته WHO، تولید و تبادل دانش علمی در زمینه تشخیص، درمان و کنترل ویروس نیپا، نقش کلیدی در کاهش مرگومیر و جلوگیری از انتقال انسان به انسان، بهویژه در مراکز درمانی، ایفا میکند.
انتهای پیام/
- تور استانبول
- غذای سازمانی
- خرید کارت پستال
- لوازم یدکی تویوتا قطعات تویوتا
- مشاوره حقوقی
- تبلیغات در گوگل
- بهترین کارگزاری بورس
- ثبت نام آمارکتس
- سایت رسمی خرید فالوور اینستاگرام همراه با تحویل سریع
- یخچال فریزر اسنوا
- گاوصندوق خانگی
- تاریخچه پلاک بیمه دات کام
- ملودی 98
- خرید سرور اختصاصی ایران
- بلیط قطار مشهد
- رزرو بلیط هواپیما
- ال بانک
- آهنگ جدید
- بهترین جراح بینی ترمیمی در تهران
- اهنگ جدید
- خرید قهوه
- اخبار بورس